Tháng 11/2025, tại Diễn đàn Ung thư học tích hợp quốc tế ASEAN lần thứ 6,Chủ nhiệm. Mã Hiểu Dĩnh – Trưởng chuyên khoa ung thư tiêu hóa, chuyên gia quốc tế về điều trị xâm lấn tối thiểu và điều trị sinh học – đã được mời trình bày báo cáo chính của hội nghị.
Với chủ đề:
“Ứng dụng mô hình MDT đến HIM trong điều trị sinh học ung thư đại trực tràng di căn gan (CRLM): Chia sẻ ca lâm sàng”,
bà đã giới thiệu một cách hệ thống các tiến bộ mới nhất của Trung Quốc trong chiến lược kết hợp giữa điều trị xâm lấn tối thiểu và điều trị sinh học đối với CRLM.
Báo cáo không chỉ trình bày dữ liệu thực tế mà còn đi sâu vào từng bước điều trị cụ thể trên bệnh nhân, giúp các chuyên gia đến từ ASEAN, Nam Á, Nga và Bangladesh có cái nhìn rõ ràng hơn về hiệu quả lâm sàng của mô hình này.
Là một trong những diễn đàn ung thư tích hợp có quy mô và uy tín hàng đầu trong khu vực,
phần trình bày của Chủ nhiệm. Mã Hiểu Dĩnh đã thu hút sự quan tâm lớn từ các chuyên gia quốc tế nhờ hệ thống điều trị rõ ràng, hướng tiếp cận mới và tính ứng dụng cao trong thực tế.

Chủ nhiệm. Mã Hiểu Dĩnh phát biểu tại hội nghị
1. Thách thức toàn cầu trong điều trị CRLM: nhu cầu cấp thiết về điều trị chính xác
Theo số liệu ung thư toàn cầu:
Năm 2020, thế giới ghi nhận khoảng 19,29 triệu ca ung thư mới, trong đó ung thư đại trực tràng chiếm khoảng 10%.
Số ca tử vong do ung thư là khoảng 9,96 triệu, và ung thư đại trực tràng chiếm khoảng 9,4%.
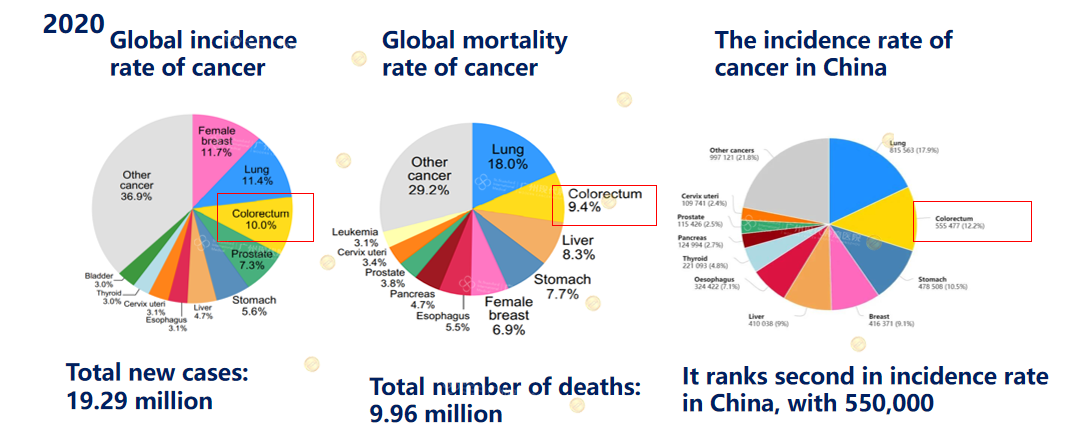
(Dữ liệu về thực trạng ung thư đại trực tràng được trích từ: Sung H, et al. CA Cancer J Clin. 2021)
Khoảng 70% bệnh nhân ung thư đại trực tràng (CRC) sẽ phát triển di căn gan.
Trong đó, 15%–25% được phát hiện đã có di căn gan ngay từ lần chẩn đoán đầu tiên, và 15%–25% chỉ có tổn thương di căn tại gan.
Dù các liệu pháp miễn dịch và thuốc nhắm trúng đích mới (ICIs) đã mang lại bước tiến đáng kể ở nhóm MSI-H/dMMR,
thực tế lâm sàng cho thấy khoảng 95% bệnh nhân CRLM thuộc nhóm MSS/pMMR, vốn đáp ứng kém với điều trị sinh học, trở thành một trong những thách thức lớn nhất hiện nay trên toàn cầu.
Cơ chế kháng trị liên quan đến nhiều yếu tố, bao gồm:
· Môi trường vi mô khối u (TME) thiếu tế bào lympho thâm nhập
· Mức độ đột biến thấp hơn so với nhóm dMMR
· Gánh nặng kháng nguyên mới (neoantigen) thấp
Vì vậy, việc cải thiện TME thông qua chiến lược kết hợp “can thiệp ngoại sinh + điều hòa nội sinh” đang trở thành trọng tâm nghiên cứu trên toàn thế giới.
2. Mô hình “MDT to HIM”: hướng tiếp cận hệ thống của Bệnh viện Ung bướu St.Stamford Quảng Châu
Chủ nhiệm. Mã Hiểu Dĩnh nhấn mạnh:
“MDT to HIM không chỉ là một cuộc hội chẩn, mà là một mô hình tích hợp xuyên suốt toàn bộ quá trình điều trị.”
Mô hình này được Bệnh viện Ung bướu St.Stamford Quảng Châu phát triển và hoàn thiện, bao gồm:
● MDT (hội chẩn đa chuyên khoa)
Sự phối hợp giữa các chuyên khoa như ngoại tiêu hóa, nội ung bướu, can thiệp xâm lấn tối thiểu, chẩn đoán hình ảnh và giải phẫu bệnh để xây dựng phác đồ tối ưu.
● Khung điều trị tổng hợp HIM (can thiệp + sinh học + xâm lấn tối thiểu)
Kết hợp linh hoạt các phương pháp:
· Đốt u bằng vi sóng (MWA)
· Cấy hạt phóng xạ I-125
· Hóa trị truyền động mạch gan (HAIC)
· Các liệu pháp sinh học kết hợp
Mục tiêu là: kiểm soát u nguyên phát, thu nhỏ tổn thương di căn, vượt qua tình trạng kháng thuốc và tiến tới trạng thái không còn bằng chứng ung thư (NED).
Mô hình này đã đặt nền tảng cho những kết quả lâm sàng tích cực trong các ca bệnh tiếp theo.
3. Năm ca lâm sàng điển hình CRLM: giá trị thực tiễn của mô hình kết hợp “xâm lấn tối thiểu + sinh học”

Chủ nhiệm Mã Hiểu Anh trình bày các ca bệnh
Trong báo cáo, Chủ nhiệm. Mã Hiểu Dĩnh đã lựa chọn 5 ca bệnh CRLM với đặc điểm khác nhau về phân nhóm bệnh, cơ chế kháng thuốc và đặc điểm gen.
Các ca bệnh này giúp làm rõ năng lực điều trị tích hợp của bệnh viện trong xử lý các trường hợp CRLM phức tạp.
3.1. Thực hành tích hợp giữa kỹ thuật xâm lấn tối thiểu và điều trị sinh học trong CRLM
Các phương pháp được áp dụng bao gồm:
· Đốt u bằng vi sóng (MWA)
· Cấy hạt phóng xạ I-125
· Hóa trị truyền động mạch gan (HAIC)
· Thuốc nhắm trúng đích
· Liệu pháp kháng PD-1
Các phương pháp này được phối hợp theo chiến lược tuần tự hoặc kết hợp, nhằm xử lý tình trạng kháng thuốc nguyên phát hoặc thứ phát.
Nhờ can thiệp chính xác vào tổn thương u, một số bệnh nhân đã đạt trạng thái không còn bằng chứng ung thư (NED), với hiệu quả điều trị ổn định trong thời gian theo dõi dài hạn.
Case1
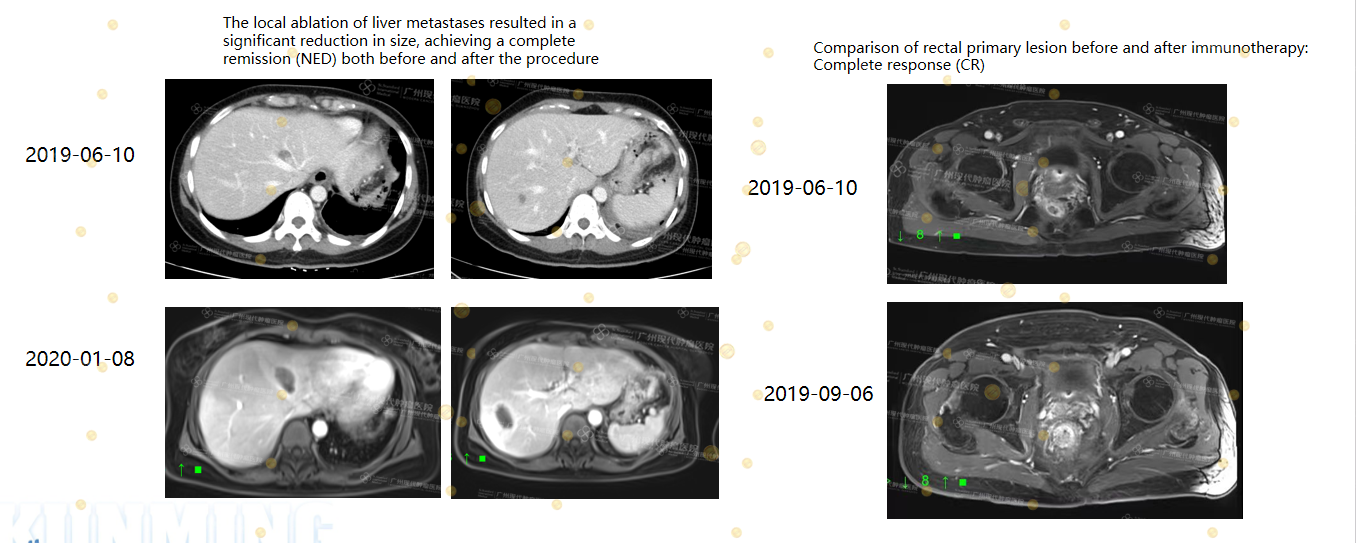
(Lưu ý: Nam 25 tuổi, ung thư trực tràng di căn gan, MSI-H / đột biến KRAS)
Bệnh nhân được điều trị bằng liệu pháp miễn dịch PD-1, đạt đáp ứng hoàn toàn (CR) tại khối u nguyên phát ở trực tràng.
Đối với tổn thương di căn gan, bệnh nhân được can thiệp tại chỗ bằng đốt u vi sóng (MWA) nhằm kiểm soát ổ di căn.
Mục tiêu điều trị là đạt trạng thái không còn bằng chứng ung thư (NED).
Case2
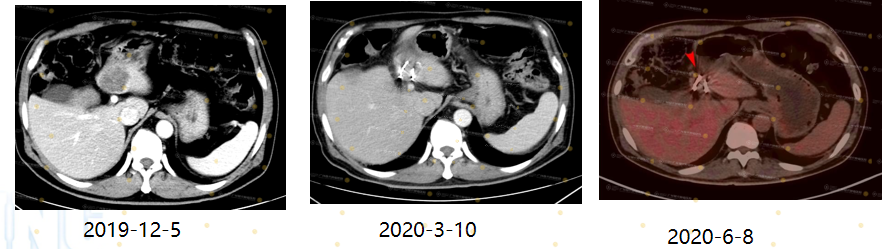
(Lưu ý: Bệnh nhân ung thư trực tràng từ năm 2019)
Sau khi điều trị bằng liệu pháp sinh học, tổn thương di căn phổi của bệnh nhân đã đạt đáp ứng hoàn toàn (CR).
Trong quá trình theo dõi, bệnh nhân xuất hiện tổn thương di căn gan mới, được đánh giá là kháng thuốc thứ phát.
Dựa trên tình trạng này, bệnh nhân được chỉ định cấy hạt phóng xạ I-125 để kiểm soát tổn thương tại gan.
Mục tiêu điều trị là kéo dài kiểm soát bệnh và hướng tới trạng thái không còn bằng chứng ung thư (NED).
3.2. Khám phá liệu pháp sinh học chính xác cho các nhóm đột biến gen hiếm
Trong nghiên cứu, nhóm bệnh nhân mang các đột biến như BRAF, ARID1A và tình trạng TMB cao đã được áp dụng các chiến lược điều trị sinh học cá thể hóa.
Các hướng tiếp cận này đã ghi nhận những kết quả lâm sàng tích cực, thu hút sự quan tâm lớn từ cộng đồng chuyên môn quốc tế.
Ghi chú này nhắc đến một bệnh nhân nữ 36 tuổi bị ung thư đại tràng góc gan. Khối u của bệnh nhân mang đột biến gen BRAF và ARID1A. Tình trạng khối u thuộc nhóm MSS và chỉ số TMB hơi cao. Bệnh nhân đã trải qua nhiều phương pháp điều trị trước đó. Khối u sau đó di căn sang gan và tình trạng bệnh tiếp tục xấu đi (PD). Các bác sĩ đã áp dụng phác đồ điều trị sinh học kết hợp ở bước 4. Phác đồ này dùng thuốc Nivolumab, Ipilimumab và có thể kèm theo Regorafenib. Bệnh nhân đáp ứng thuốc rất tốt. Khối u đã nhỏ lại (PR) hoặc ngừng phát triển (SD). Thời gian bệnh không tiến triển (PFS) đạt tới mức 15 tháng. Trường hợp thực tế này chứng minh rằng các nhóm gen đột biến hiếm gặp hoàn toàn có thể nhận được lợi ích từ các liệu pháp sinh học chính xác.
Điều này dẫn chúng ta đến phần
3.3 về hiệu quả điều trị đột phá cho bệnh nhân ung thư đại trực tràng di căn gan (CRLM) có trạng thái MSS. Giới y khoa trước đây thường tin rằng bệnh nhân MSS rất khó đáp ứng với các phương pháp điều trị mới. Đây là một rào cản lớn trong quá trình thực hành lâm sàng. Tuy nhiên, các hồ sơ bệnh án tại Bệnh viện ung bướu St.Stamford Quảng Châu đã mang đến một góc nhìn khác. Chúng tôi nhận thấy việc kết hợp liệu pháp sinh học, thuốc nhắm trúng đích và các phương pháp điều trị tại chỗ mang lại kết quả rất khả quan. Khối u của một số bệnh nhân đã thu nhỏ đi một cách rõ rệt. Vài trường hợp thậm chí đã đạt đến mức gần như thuyên giảm hoàn toàn. Những quan sát thực tế này cung cấp những bằng chứng y khoa vô giá cho các nghiên cứu về MSS trong tương lai.
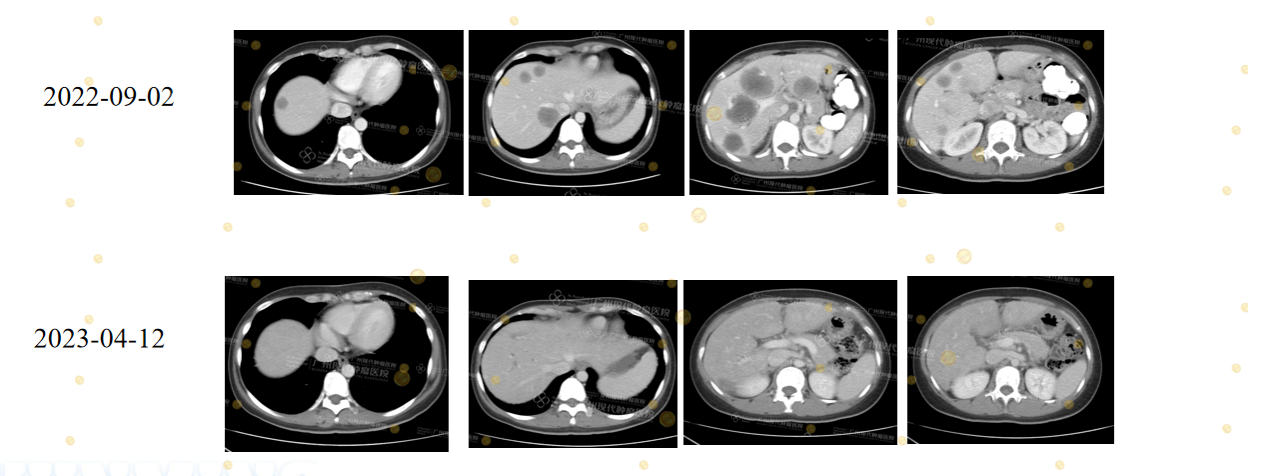
(Chú thích: Bệnh nhân nam 30 tuổi ung thư trực tràng sau phẫu thuật bị di căn gan đa ổ (MSS/pMMR, NRAS G12D). Sau khi áp dụng điều trị sinh học đa tuyến kết hợp liệu pháp nhắm trúng đích và điều trị tại chỗ (Sintilimab + HAIC + Bevacizumab + MWA), các khối u di căn gan đã tiến gần đến mức đáp ứng hoàn toàn (CR) hoặc không còn dấu hiệu bệnh (NED). Trường hợp này cho thấy những bệnh nhân CRLM nhóm MSS vẫn có thể đạt được hiệu quả điều trị mang tính đột phá.)
Những dữ liệu nghiên cứu và chiến lược điều trị này cho thấy trình độ thực tiễn cao của Bệnh viên ung bươu St.Stamford Quảng Châu trong việc phối hợp đa mô thức, điều trị sinh học chính xác và xử lý các ca CRLM phức tạp. Đây là những kinh nghiệm có giá trị tham khảo quan trọng cho các đồng nghiệp tại các nước ASEAN và quốc tế.
Dữ liệu 5.582 ca CRLM trong 10 năm: Minh chứng giá trị lâu dài của mô hình "Điều trị sinh học + Vi xâm lấn + MDT" Trong vòng 10 năm, Bệnh viên ung bươu St.Stamford Quảng Châu đã điều trị tổng cộng 5.582 bệnh nhân CRLM. Trong số những người được điều trị tại chỗ bằng phương pháp vi xâm lấn: Tỷ lệ sống sót sau 5 năm đạt 45,8%. Con số này tiệm cận với mức độ của các trung tâm ung thư hàng đầu thế giới, một lần nữa khẳng định tính hiệu quả của mô hình "Can thiệp vi xâm lấn + Điều trị sinh học + Tích hợp đa chuyên khoa" tại bệnh viện.
Thúc đẩy giao lưu quốc tế và chuyển giao kỹ thuật: Điều trị ung thư vi xâm lấn Trung Quốc vươn tầm thế giới
Chủ tịch Hiệp hội Chống ung thư Trung Quốc Phàn Đại Minh trao thư bổ nhiệm cho Giáo sư Mã Hiểu Dĩnh. Báo cáo của Giáo sư Mã Hiểu Dĩnh tại Diễn đàn ASEAN lần này nhận được đánh giá cao từ các chuyên gia và mang ý nghĩa quan trọng đối với trung tâm ung thư của nhiều quốc gia:
Cung cấp lộ trình điều trị tổng hợp CRLM có thể nhân rộng thực tế.
Thúc đẩy ứng dụng lâm sàng của kỹ thuật can thiệp vi xâm lấn tại khu vực ASEAN và Trung Nam Á.
Cung cấp bằng chứng lâm sàng quý giá cho các nghiên cứu về MSS CRLM.
Thắt chặt hợp tác giữa các trung tâm quốc tế và nghiên cứu điều trị sinh học.
Thông qua những chia sẻ chuyên sâu tại Diễn đàn Y học Ung thư Tích hợp Quốc tế ASEAN lần thứ 6, Bệnh viên ung bươu St.Stamford Quảng Châu không chỉ trình diễn những đột phá mới nhất trong lĩnh vực CRLM của Trung Quốc, mà còn mang đến hy vọng mới cho bệnh nhân ung thư toàn cầu. Với mô hình tổng hợp MDT to HIM hoàn thiện, lộ trình vi xâm lấn kết hợp điều trị sinh học hệ thống và kết quả lâm sàng được quốc tế công nhận, bệnh viện đã khẳng định năng lực thực thụ cũng như tầm ảnh hưởng quốc tế trong việc quản lý các ca CRLM phức tạp. Trong tương lai, bệnh viện sẽ tiếp tục thúc đẩy việc chia sẻ và triển khai các kỹ thuật sáng tạo trong phạm vi ASEAN và quốc tế, nhằm giúp nhiều bệnh nhân CRLM đạt được thời gian sống dài hơn với chất lượng tốt hơn.

Ảnh chụp chung của các chuyên gia từ các quốc gia trên thế giới.
 170
170 2026-03-26
2026-03-26
 chia sẻ
chia sẻ







